肺がん検診の現場で注目される「低線量胸部CT」の最前線<特別対談>医療は自分で選ぶ時代へ─
世界の肺がん検診は胸部CTが主流

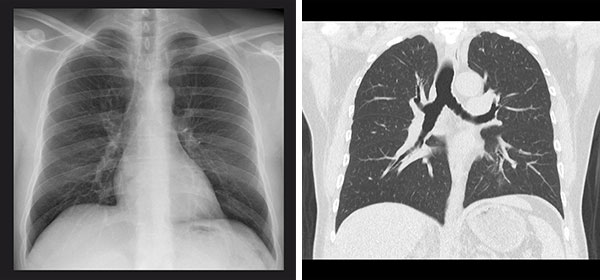
【楠本】日本では肺がん検診に胸部X線(レントゲン)と喀痰細胞診を推奨していますが、胸部X線では早期の肺がんを見つけるのはなかなか難しいといわざるをえません。通常、胸部X線では正面、側面から1、2枚しか撮影しないため、臓器の重なりで見えない部分が生まれますし、小さな肺がんも検出しにくいのです。
【福田】肺がんは早期には症状が出づらいので、症状が出てから発見された場合には、進行していることが多いです。ステージⅠであれば5年生存率は約82%ですが、ステージⅡではリンパ節への転移が起こっており5年生存率は約48%に落ち込みます。少しでも早く見つけるには、胸部CTが有効だと考えています。
【楠本】世界的にも、肺がん検診は低線量CTが主流になっていますね。断層画像なので臓器の重なりによって隠れる部分がなく、画像の精度が高い。そのため小さい肺がんを発見しやすいというのが、導入の理由でしょう。さらに、欧米では胸部CTによって肺がんを見つけることで、より長生きできるかという視点で研究が行われています。2011年ごろから低線量胸部CTの有効性を示す研究結果が発表されていますね。
【福田】日本国内でも、喫煙歴などのリスクにかかわらず市民約3万3000人を対象にCT検診群と胸部X線検診群に振り分けて観察した結果、CT検診群で肺がんの死亡率が51%減少したという結果が出ています。喫煙者の方は肺がんのリスクが高いことは知られていますが、非喫煙者にも肺がんは起こります。この調査結果は、そういった方の早期発見にも胸部CTが役立つことを示しています。
【楠本】喫煙者、非喫煙者によらず、50代からはがん検診に関心を寄せていただきたいですね。早い時期に見つけたほうが治療の選択肢が増えます。
最新機種の被ばく線量は従来の50分の1に低減

国立がん研究センター中央病院
放射線診断科 科長
1986年神戸大医学部卒、92年同大大学院修了後、同大医学部附属病院放射線科に勤務。98年から国立がんセンター中央病院に勤務。2014年から同センター東病院の放射線診断科科長。18年から現職。
【楠本】CT検査の課題は、X線に比べて費用がかかり、被ばく線量が多いことでした。ただちに大きなリスクにつながるわけではありませんが、より精度が高く、被ばく線量が低い検査が望ましいのはいうまでもありません。最近ではCT装置の改良が進み、肺がん検診においては従来の20分の1程度にまで被ばく線量を下げても、精度を落とさずに胸部CTを実施できるようになりました。
【福田】近年開発された多くのCT装置は、検査を受ける方の体の厚みや検査部位に合わせて線量を最適化したり、収集したデータから画像の再構築の精度を高めるなどの技術によって、低線量化を実現しています。さらに最近は、画像に貢献しない低エネルギーのX線をカットする特殊なフィルターも開発されています。このフィルターを搭載した最新鋭のCT装置は被ばく線量が従来の50分の1、胸部X線とほぼ同等にまで下がっています。
【楠本】体を透過したX線を捉える検出器の進歩もありますね。より低線量でも、鮮明な画像がつくられるようになっています。しかしどれだけ機器が進化しても、すべての早期がんを発見し治療できるわけではない──こうした側面も知られるべきだと思います。CTは高精度であるがゆえに、がんではない小さな病変まで見つけてしまうという課題もあります。非常に小さな病変では、それががんなのか、良性なのかの判断が難しい場合もあります。また繰り返し検査をすることは、患者さんの経済的な負担はもちろんですが、精神的にも負荷が大きいと感じます。
症状のない早期がんの発見は自分で動くしかない

【福田】おっしゃるとおりです。がん検診は万能ではありません。リスクとベネフィットを正しく知ったうえで、患者さんご自身が選択することが大切です。また、低線量の最新機器であっても、そのポテンシャルを最大限に引き出すには人の力が必要。医療サービス側が教育や研修体制を整えて、CTによる撮影線量の管理に留意していかなければならないでしょう。
【楠本】アメリカでは患者情報を匿名化したうえで、どのような検査をしたのか、自動的に情報収集するシステムがあります。対して日本ではX線検査やCT検査による撮影線量の管理は、各病院や検診施設に任せられている状況です。
【福田】日本では病院と定義される医療機関の多くにCT装置が導入されていますが、個々の医療機関の設備がどこまでの能力を備えているのかなどを集約したデータはまだありません。まずは各医療機関の実態を把握し、情報開示を始めることが第一歩です。
【楠本】検査を受ける方ご自身が検査で受ける被ばく線量をチェックしていくことも、現実的な対応策になるでしょう。例えば人間ドックで胸部CT検査を受けている方は、受診施設で「今回受けるCT検査は、どのくらいの被ばく線量ですか」と担当者に直接聞いてみて、被ばく線量について具体的に数字を挙げて的確に答えられる医療機関は、線量管理ができていると思います。また、高精度の低線量CT装置を導入していることをホームページなどに掲載している施設もあります。検査を受ける方が被ばく線量などの正しい知識を持っておけば、判断材料が増えると思います。
【福田】症状のない早期がんは、従来の医療サービスの領域では発見できません。つまり、がんの早期発見は、ご自身が積極的に動いていくしかないのです。かかりつけ医の先生と相談をして、自分に合った最適ながん検診のプログラムを立てて、実行していただきたいと思います。さまざまなデータが実証しているように、がんの早期発見は健康寿命を延ばし、豊かな人生を支えるものなのですから。
>
レントゲンによる肺がん検診は見落としが多いことがあります。
低線量CTをうまく使って検診しましょう。
時間も数分で済みます。
ご相談下さい。